免疫藥物治療晚期食道癌 用於前線、輔助都有效

北榮腫瘤免疫治療中心主任陳明晃指出,免疫藥物治療晚期食道癌,不管用於前線、輔助都有效。(圖/康健雜誌提供)
食道是連接咽喉到胃的管腔器官,主要作用是協助食物團進入胃部。食道癌好發於東方人,全世界1年有將近57萬名新病人,當中30~40萬人在亞洲,它分爲2種型態:鱗狀上皮細胞癌約佔90%,剩餘10%是腺癌。
西方國家比較常見的是腺癌,亞洲國家主要是鱗狀上皮細胞癌,發生率最高的國家是中國大陸稱爲食管癌。之所以強調食道癌在東方人盛行率高,因爲全球大藥廠研發新藥大多以西方富裕國家好發的癌症爲主角,所以會發現資源集中在乳癌、大腸癌、肺癌,食道癌在西方人少且以腺癌爲主,所以鱗狀上皮細胞食道癌研究資源相對偏少,治療進展也比較緩慢。
在臺灣,根據最新癌症登記報告,食道癌發生率在整體排行第11位,男性比女性多。危險因子是抽菸、喝酒、嚼食檳榔,還可能與愛喝熱飲燙口食物的習慣有關。
世界衛生組織已將超過65℃的熱飲界定爲可能的致癌因子。當我們在吃東西感覺燙舌頭,就是傷害食道的溫度。
食道癌初期沒有明顯症狀,等到晚期,腫瘤變大會發生吞嚥困難、吞嚥疼痛、食物逆流、心窩灼熱感、胸骨後或上腹部疼痛,等到不舒服才就醫,多半已經是晚期預後差,5年存活率僅12~15%,在男性癌症死亡排第6名。
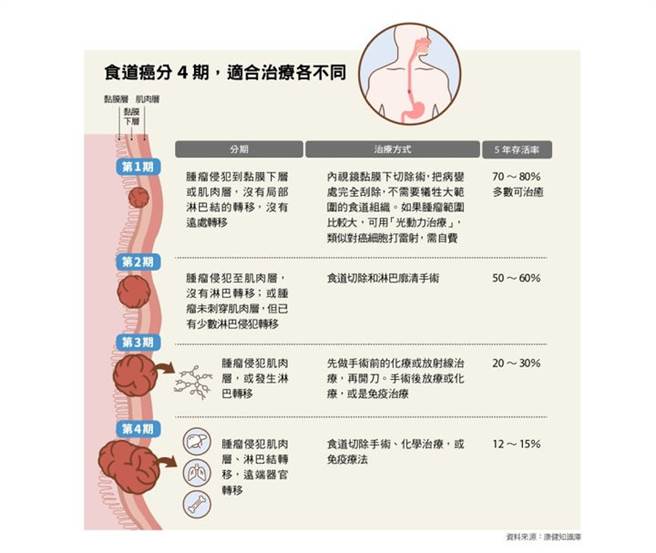
食道癌依據腫瘤侵犯部位,可大致分爲4期,治療方式、存活率也因期別不同。
●食道癌早期優先選手術 晚期合併化放療縮小腫瘤
早期食道癌手術治療是首選,有的用內視鏡就能夠切除,預後良好。如果是局部侵犯型食道癌,先做術前放療加上化療,縮小腫瘤再動手術。
第3、第4期食道癌,目前做法是先做手術前化療或放療,臨牀上約有一半病患接受手術前化療和放療之後,腫瘤明顯縮小,期別改變,預後得到改善。但仍約有三分之一的病人術前放、化療反應不佳,開完刀要做化療或是放療。若經濟條件允許,可考慮使用免疫療法。
(圖片來源 / 康健雜誌)
臺灣的食道癌病人治療辛苦,因爲超過9成是鱗狀上皮細胞癌,即使用化療,健保只給付5-FU及Cisplatin,上市多年的歐洲紫杉醇或抗癌妥,健保沒有給付,病人打完第一線治療之後,就必須自費。
遺憾的是,許多食道癌病人的經濟狀況並不好,因此醫師用完一線藥物就沒有武器可以治療。
●免疫療法副作用較輕 比傳統化療更能提升存活期
幸好,最近5年陸續有臨牀試驗發現,免疫治療對食道癌具有療效。傳統化療或標靶藥物是直接毒殺癌腫瘤,而免疫檢查點抑制藥物作用機轉是透過喚醒病人體內免疫細胞來攻擊癌細胞。免疫藥物突破食道癌治療瓶頸,對醫師和癌友都是好消息。
免疫治療在食道癌的角色,剛開始是第二線,全世界已有4個大型臨牀試驗,以免疫藥物治療和傳統化療的效果比較,結果發現,單用免疫藥物比傳統化療能更有效提升患者整體存活期,治療1年後甚至比標準化療多出約1成整體存活率。
最近研究發現,晚期食道癌在第一線使用免疫藥物合併化療的效果,比單純化療來得好。總結來說,免疫療法目前應用在第二線治療、第一線治療,甚至作爲輔助性的治療,都有大型臨牀試驗證實有效,而且免疫治療的副作用比較輕微,大幅提升癌友生活品質。
(圖片來源 / 康健資料)
免疫療法剛問世的時候,有一位住臺東、在市場擺攤的傅先生來臺北榮總,他因爲食道癌已經打了三線化學治療,在北榮接受免疫療法,腫瘤縮小控制穩定。有一天傅先生說:「擺攤賺到的錢用已經花完,我要休息一下。」他定期每3~6個月從臺東飛到臺北回診,食道癌腫瘤就像冬眠,這3、4年一直穩定,也沒做其他任何治療。免疫治療有個特性,如果有效,病人就有機會長期存活。
傅先生最近還問:「我最近又賺了一筆錢,要不要回來打?」
「不要,穩定了,何必要再回來打?」
照顧癌症病友有壓力,但看到抗癌成功的病人,還是很受鼓舞。













